Обзор
CAR-T-клеточная терапия (Chimeric Antigen Receptor T-Cell Therapy) – это передовая международная технология клеточной иммунотерапии. В ходе процедуры в Т-лимфоциты внедряется химерный антигенный рецептор, способный распознавать и уничтожать определённый тип опухолевых клеток, не повреждая здоровые ткани.
Появление этого метода лечения не только вселяет новую надежду на излечение пациентам со злокачественными новообразованиями кроветворной системы, но и демонстрирует огромный потенциал в исследованиях по лечению аутоиммунных заболеваний и солидных опухолей, открывает новый путь для большего числа пациентов, нуждающихся в новых эффективных методах лечения.
Распространённое применение CAR-T-клеточной терапии
В настоящее время CAR-T-клеточная терапия доказала свою высокую эффективность при различных злокачественных новообразованиях кроветворной системы, включая острый лимфобластный лейкоз, лимфомы и множественную миелому. Одновременно ведутся исследования по применению терапии CAR-T-клетками для лечения аутоиммунных заболеваний, таких как системная красная волчанка, а также солидных опухолей, например, опухолей желудочно-кишечного тракта, что предоставляет новые возможности широкому кругу пациентов.
В GoBroad создана комплексная система клинических исследований и применения CAR-T-терапии, охватывающая полный процесс лечения: от отбора пациентов и подготовки клеток до проведения лечения и длительного наблюдения. Мы не только регулярно проводим CAR-T-терапию при различных злокачественных новообразованиях кроветворной системы, но и активно способствуем инновационным клиническим исследованиям в области аутоиммунных заболеваний и солидных опухолей, стремимся к тому, чтобы больше пациентов с различными типами заболеваний могли получить пользу от клеточной иммунотерапии.
Почему стоит выбрать GoBroad?
GoBroad стала первой в Китае, где начали систематически применять CAR-T-клеточную терапию, последовательно продвигает стандартизацию и клинические инновации в этой технологии. На сегодняшний день здесь уже проведено несколько тысяч процедур CAR-T-терапии, накоплен богатый клинический опыт, а также достигнута клинически подтвержденная эффективность и положительный профиль безопасности при различных типах заболеваний.
Комплексный охват мишеней терапии
В GoBroad создана слаженная система CAR-T-терапии, охватывающая широкий спектр мишеней, что позволяет проводить точные исследования в области лечения различных заболеваний — от гематологических злокачественных новообразований до солидных опухолей.
Мишени для лечения новообразований в крови:
- CAR-T против единичной мишени: CD19, CD20, CD22, CD7, CD5, BCMA, GPRC5D, CLL1 и др.
- CAR-T против двойных мишеней: последовательная CAR-T-терапия против CD19-22, последовательная CAR-T-терапия против CD19-20 и др.
- Мишени для лечения солидных опухолей: CAR-T против Claudin18.2 и др.
Инновационные комбинированные подходы к лечению
В рамках долгосрочных клинических исследований GoBroad активно способствует комбинированию CAR-T-терапии с различными традиционными и инновационными методами лечения, включая химиотерапию, таргетную терапию и трансплантацию гемопоэтических стволовых клеток. Реализация стратегий комбинированной терапии значительно повысила общую частоту ответа и показатели долгосрочной выживаемости среди пациентов с рецидивирующими/рефрактерными формами заболевания.
Комплексное лечение и уход
В больнице GoBroad создана интегрированная система ведения пациента, охватывающая оценку, проведение, мониторинг и уход при CAR-T-терапии. На всех этапах — от включения пациента в программу и приготовления клеток до проведения лечения и последующего реабилитационного наблюдения — обеспечивается всесторонняя и индивидуальная поддержка. Благодаря стандартизированным процедурам и мультидисциплинарному взаимодействию гарантируются высокая безопасность, эффективность лечения и качество долгосрочного наблюдения.
Мультидисциплинарное сотрудничество
В GoBroad реализована пациентоориентированная модель мультидисциплинарного взаимодействия (MDT), в рамках которой гематология тесно взаимодействует с такими отделениями, как интегративная диагностика, инфекционные болезни и лучевая диагностика, респираторная медицина и другими. Это обеспечивает эффективную синергию в диагностике, лечении и ведении осложнений, формируя точную, комплексную междисциплинарную диагностико-терапевтическую систему.
Наши успехи
Высокая эффективность CAR-T-клеточной терапии при рецидивирующих/рефрактерных лейкозах
CAR-T-клеточная терапия против CD19 при рецидивирующем/рефрактерном остром B-клеточном лимфобластном лейкозе (R/R B-ОЛЛ): уровень полной ремиссии (CR) превышает 90%.
- Последовательная CAR-T-клеточная терапия против CD19 и CD22 при рецидиве B-ОЛЛ после трансплантации: общая выживаемость (OS) через 12 и 18 месяцев составила 88.5% и 67.5% соответственно.
- Терапия CAR-T-клеточная терапия против CD22 у пациентов, у которых ранее не удалась CAR-T-клеточная терапия против CD19: уровень полной ремиссии достиг 71%, а уровень МОБ-негативного статуса (MRD) приблизился к 100%, что значительно превосходит результаты современных международных исследований.
- Последовательная CAR-T-клеточная терапия против CD19 и CD22 у детей с R/R B-ОЛЛ (исследование фазы II): 18-месячная бессобытийная выживаемость (EFS) составила 79%, бессобытийная выживаемость (DFS) — 80%; общая выживаемость (OS) — 96%.
- CAR-T-клеточная терапия против CD19 при рецидивирующем/рефрактерном остром не B-клеточном лейкозе (ОМЛ, T-ОЛЛ) с экспрессией антигена CD19: уровень полной ремиссии достиг 62.5%.
- Терапия аллогенными CAR-T-клетками против CD7 при рефрактерном/рецидивирующем остром T-клеточном лимфобластном лейкозе (R/R T-ОЛЛ): уровень полной ремиссии (CR) составил 90%.
- Долгосрочное наблюдение за терапией аллогенными CAR-T-клетками против CD7 при T-ОЛЛ: при медиане наблюдения 27.0 месяцев общий ответ (ORR) составил 95%, а уровень полной ремиссии (CR) — 85%.
- Терапия аллогенными CAR-T-клетками против CD5 при R/R T-ОЛЛ: у всех пациентов (100%) достигнут полная ремиссия (CR) или полная ремиссия с неполным гематологическим восстановлением (CRi) на 30-й день после инфузии CAR-T-клеток.
- Применение аутологичных CAR-T-клеток против CD7, полученных без селекции T-клеток, у пациентов с R/R T-ОЛЛ: на 30-й день после инфузии CAR-T-клеток ответ наблюдался у 96% пациентов, причем у 85% из них достигнута полная ремиссия(CR) или полная ремиссия с неполным гематологическим восстановлением (CRi).
Высокая эффективность CAR-T-клеточной терапии при рецидивирующих/рефрактерных лимфомах и множественной миеломе
Медицинская команда GoBroad впервые в мире сообщила об применении CAR-T-терапии одновременно против трёх мишеней (CD19/CD20/CD22) для лечения рецидивирующей/рефрактерной лимфомы Бёркитта (R/R BL) у детей: был достигнут уровень ответа 100% и 18-месячный уровень полной ремиссии (CR) — 86,9%.
Комбинация аутологичной трансплантации гемопоэтических стволовых клеток (ауто-ТГСК) и CAR-T-терапии для лечения рецидивирующей/рефрактерной B-клеточной лимфомы центральной нервной системы: общий ответ (ORR) составил 74%, годовой ORR достиг 85.1%, а выживаемость без прогрессирования (PFS) — 44.5%. Кроме того, Синдром нейротоксичности, ассоциированный с иммунными эффекторными клетками (ICANS) был контролируемым.
Аллогенная трансплантация гемопоэтических стволовых клеток (алло-ТГСК) с использованием донорских CAR-T-клеток в качестве схемы кондиционирования для лечения рефрактерной/рецидивирующей B-клеточной лимфомы: при медиане периода наблюдения 249 дней (диапазон 179-263 дня) уровень полной ремиссии (CR) достиг 75%. 6-месячная общая выживаемость (OS) и выживаемость без прогрессирования (PFS) составили 75% и 62.5% соответственно.
Примечание: Клинические данные основаны на опубликованных научных исследованиях и результатах долгосрочного наблюдения Центра и предоставляются исключительно в справочных целях. Конкретная эффективность может варьироваться в зависимости от индивидуальных особенностей пациента, типа заболевания и комплексной терапевтической стратегии. Пожалуйста, следуйте назначениям и рекомендациям профессионального врача для разработки подходящего Вам индивидуального плана диагностики и лечения.
Другие ссылки
Рецидивирующая/рефрактерная лимфома центральной нервной системы (R/R CNSL) характеризуется неблагоприятным прогнозом, который зависит от множества факторов. Мутация TP53 является одним из ключевых прогностических факторов и на протяжении многих лет представляет серьёзную клиническую проблему. В последние годы терапия CAR-T показала обнадёживающие результаты эффективности и безопасности при R/R CNSL. Однако данных о влиянии мутации TP53 на результаты CAR-T терапии пока недостаточно.
Недавно команда отделения лимфом и миеломы Пекинской больницы GoBroad под руководством профессоров Кэ Сяоянь и Ху Кай опубликовала в журнале Frontiers in Medicine статью под названием «CAR-T cell therapy in TP53-mutated CNS lymphoma: overcoming a high-risk genetic barrier». Первым автором является Ли Даньян. Исследование открывает новые перспективы применения CAR-T у пациентов с мутацией TP53.
Профессор Ху Кай отметил, что лечение R/R CNSL остаётся сложной задачей. При чувствительности к химиотерапии возможна ремиссия и польза от аутологичной трансплантации гемопоэтических стволовых клеток. Однако в реальной клинической практике многие пациенты после рецидива становятся резистентными к химиотерапии, особенно при наличии мутации TP53, что связано с неблагоприятным прогнозом. Был проведён анализ 61 пациента с R/R CNSL, из которых 43 получили CAR-T терапию. Сравнивались показатели общей выживаемости (OS) и выживаемости без прогрессирования (PFS) у пациентов с мутацией TP53 и без неё.
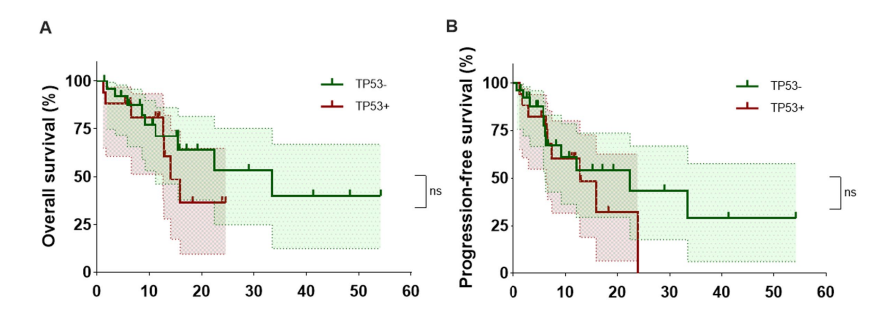
Основные результаты показали сопоставимую частоту ответа на лечение в обеих группах. В группе TP53+ общая частота ответа и полная ремиссия составили по 64,5%. В группе TP53− эти показатели составили 73,3% и 69,2% соответственно. Медиана PFS в группе TP53+ составила 12,77 месяца, по сравнению с 22,4 месяца в группе TP53−; статистически значимых различий не выявлено. Это подтверждает эффективность CAR-T терапии у пациентов с мутацией TP53.
Дополнительный анализ показал, что классификация по клетке происхождения имеет прогностическое значение. Среди пациентов с TP53+ подтип non-GCB ассоциировался с более длительной общей выживаемостью по сравнению с подтипом GCB (P = 0,003).
Таким образом, CAR-T терапия является эффективным методом лечения пациентов с TP53-мутацией при R/R CNSL и может быть особенно полезна для подтипа non-GCB.
В дальнейшем интеграция клинических, патологических, молекулярных и визуализационных данных, а также мониторинг ctDNA могут способствовать более раннему выявлению рецидива и своевременному началу терапии, что позволит увеличить продолжительность жизни пациентов.


At GoBroad Healthcare Group, we recognize that managing hematologic diseases and hematology oncology diseases requires more than traditional treatment approaches. By integrating advanced therapies into our patient care, we aim to improve long-term outcomes while potentially reducing overall healthcare costs. Our multidisciplinary model allows specialists to collaborate closely, evaluate each patient’s condition from multiple perspectives, and tailor strategies that align with evolving clinical needs. Through this coordinated approach, we strive to enhance treatment effectiveness, support individualized care pathways, and contribute to a more efficient, forward-looking healthcare environment.
Personalized Treatment for Complex Conditions
We approach hematologic diseases with a focus on tailored care. Our specialists evaluate each patient’s unique condition, combining diagnostic insights with innovative therapies such as CAR-T and HSCT. This integration allows us to reduce the risk of complications, minimize hospital readmissions, and shorten treatment cycles. By optimizing the therapeutic process, we create more predictable outcomes, which can contribute to lower long-term healthcare expenditures for both patients and healthcare systems while supporting a more coordinated and streamlined care experience.
Advanced Therapies and Long-Term Benefits
Our team employs CAR-T therapy alongside traditional modalities, including chemotherapy and targeted therapy, to treat hematology oncology diseases. We have observed that early and precise intervention can help prevent disease progression, decreasing the need for extended or repeated treatments. In addition, our hematopoietic stem cell transplant (HSCT) programs provide durable remission for patients with severe blood disorders. By coordinating these treatment options within a multidisciplinary framework, our specialists can assess each patient’s condition comprehensively, monitor responses closely, and adjust therapeutic strategies as needed. This integrated approach supports more personalized care, enhances clinical decision-making, and contributes to improved long-term disease management for diverse patient groups.
Conclusion: Integrating Innovation and Cost Management
At GoBroad Healthcare Group, we believe that innovative therapies not only enhance patient outcomes for hematology oncology diseases but also support long-term healthcare cost efficiency. By combining precise diagnostics, individualized CAR-T and HSCT treatments, and coordinated care, we offer patients a structured path to recovery. Our approach demonstrates that advanced, tailored therapies can play a significant role in both improving quality of care and managing healthcare expenses sustainably. Through close collaboration among specialists, ongoing evaluation of treatment responses, and integration of supportive services, we aim to create a care model that addresses medical needs comprehensively. This framework allows patients to navigate complex therapies more confidently while helping healthcare systems allocate resources more effectively over time.


CAR-T therapy has emerged as a important and rapidly advancing approach approach in the treatment of hematologic malignancies. At GoBroad Healthcare Group, we are committed to providing patients worldwide with safe and effective access to advanced therapies, including CAR-T therapy for lymphoma. With the rapid development of cellular immunotherapies, understanding the regulatory framework and clinical standards in China is crucial for both medical professionals and international patients seeking treatment options.

Regulatory Framework for CAR-T Therapy
In China, the administration of CAR-T therapy is governed by strict guidelines established by the National Medical Products Administration (NMPA). We ensure that all our cellular therapy programs adhere to these regulations, including Good Manufacturing Practice (GMP) compliance for T-cell preparation and product release. By following these standards, we maintain a high level of safety and reliability in treating patients with hematologic diseases. Our team actively monitors regulatory updates to ensure that CAR-T therapy for lymphoma at GoBroad Healthcare Group meets all local and international requirements.
Clinical Standards and Patient Safety
Patient safety is a central focus in our CAR-T programs. At GoBroad Healthcare Group, we implement comprehensive protocols for patient screening, monitoring, and post-infusion care. Clinical standards emphasize the management of cytokine release syndrome and other therapy-related toxicities, which are common considerations in CAR-T therapy for lymphoma. We provide an integrated treatment plan that combines precise diagnostic testing with personalized therapy strategies for hematologic diseases. Our multidisciplinary teams collaborate closely to ensure that every patient receives individualized attention throughout the therapy process.
Integration of Research and Practice
We continuously integrate clinical research findings into practical treatment approaches. By participating in ongoing studies and following emerging clinical standards, GoBroad Healthcare Group ensures that patients benefit from the latest advancements in CAR-T therapy. Our laboratory and clinical teams coordinate closely to optimize T-cell preparation, dosing, and monitoring. For patients with hematologic diseases, especially those considering CAR-T therapy for lymphoma, this integrated approach enhances both safety and efficacy. We also offer detailed guidance and support for international patients navigating treatment in China.
Conclusion: Commitment to Standards and Patient Care
At GoBroad Healthcare Group, we remain dedicated to upholding regulatory compliance and clinical excellence in CAR-T therapy. By aligning our programs with national standards and providing comprehensive care for hematologic diseases, we strive to offer CAR-T therapy for lymphoma safely and effectively. Our integrated diagnostic and treatment solutions demonstrate our commitment to precision medicine, and we continue to support international patients seeking access to advanced cellular therapies. We believe that adherence to regulations and clinical protocols helps support favorable outcomes for patients receiving our care.


Марине 61 год, она из России. После диагноза острый T-клеточный лимфобластный лейкоз начался длительный и непростой путь лечения.
Когда трудности вернулись после трансплантации
В апреле 2025 года Марина перенесла аллогенную трансплантацию гемопоэтических стволовых клеток на родине. Для неё и её семьи это был важный шаг и надежда на устойчивую ремиссию.
Однако уже через три месяца контрольное обследование выявило минимальную остаточную болезнь (MRD) — около 0,014% опухолевых клеток в костном мозге. Попытки иммунной терапии не дали ожидаемого эффекта, и признаки активности заболевания сохранялись. Кроме того, появились лёгкие кожные проявления реакции «трансплантат против хозяина».
Для пациента пожилого возраста с иммунологическим рецидивом после трансплантации это означает ограниченные возможности лечения и высокий уровень сложности.
Повторная оценка лечения в Китае
После взвешенного решения Марина приехала в Китай для дополнительного обследования. Команда под руководством доктора Чжао Дэфэна (GoBroad Healthcare Group) провела всестороннюю повторную оценку заболевания и установила, что опухолевые клетки в основном экспрессируют антиген CD7.
После подробного обсуждения с пациенткой лечение началось с иммуно-таргетной терапии для стабилизации состояния. Затем, с учётом особенностей болезни и предыдущего лечения, был выбран вариант CAR-T-клеточной терапии, направленной на CD7.
Команда GoBroad имеет большой клинический опыт в применении CAR-T терапии при T-клеточных опухолях, включая сложные случаи у пожилых пациентов и после трансплантации.
Как проходило лечение
После введения CAR-T-клеток у Марины поднялась высокая температура — признак активного размножения клеток в организме. Основным побочным эффектом стал синдром высвобождения цитокинов (CRS), сопровождавшийся лихорадкой и кратковременным снижением уровня кислорода в крови.
С учётом состояния сердца и лёгких пациентка находилась под постоянным наблюдением. Благодаря своевременным мерам Марина благополучно перенесла период CRS, без серьёзных осложнений.
Важный этап на пути лечения
На 13-й день после инфузии CAR-T-клеток обследование костного мозга показало, что MRD больше не определяется, что соответствует глубокой ремиссии.
Также было выполнено NGS-секвенирование более чем 300 генов, в результате которого выявили 8 ранее не обнаруженных мутаций. Эти данные стали важной основой для дальнейшего планирования лечения и возможного подключения таргетной терапии.
Планы на будущее
После достигнутого эффекта Марина планирует вернуться домой для подготовки к следующему этапу трансплантационного лечения. Врачи рекомендовали раннее поддерживающее лечение таргетными препаратами после трансплантации, чтобы снизить риск рецидива и улучшить долгосрочный прогноз.
История продолжается
Путь Марины был сложным — трансплантация, рецидив и непростые решения о дальнейшем лечении. Благодаря внимательной оценке и взвешенному подходу она смогла пройти важный рубеж.
Её история продолжается, и каждый следующий шаг основан на опыте, осторожности и стремлении к максимально возможному долгосрочному результату.


Профессор ЛИ Су из Шанхайской больницы GoBroad Лиюань поделился ценным клиническим опытом, научными достижениями и передовыми подходами в лечении миеломы.
Вопрос 1: Исследователи добились прорыва в изучении CAR-T клеточной терапии при множественной миеломе, нацеленной на BCMA, но лечение плазмобластной миеломы (PBM) как высокоагрессивного подтипа миеломы, долгое время представлялось сложной задачей. Какова текущая ситуация с диагностикой и лечением пациентов с плазмобластной миеломой?
Профессор ЛИ Су: Плазмобластная миелома, как особый подтип миеломы, отличается рядом уникальных клинических характеристик. Среди всех пациентов с миеломой лишь у небольшого числа пациентов с плазмобластным подтипом диагностируется непосредственно на начальной стадии, тогда как у большинства пациентов оно выявляется на этапе рефрактерности/рецидива, при этом общая частота заболевания относительно низка. Статистика разных медицинских центров несколько различается. Согласно данным исследования нашей команды, частота возникновения составляет примерно 3–18%.
Что касается текущей ситуации с лечением, то существующие методы терапии плазмобластной миеломы недостаточно эффективны. Ни традиционные схемы химиотерапии, ни инновационные схемы с новыми препаратами не привели к значительному улучшению частоты ответа или долгосрочной выживаемости пациентов. Клинические данные показывают, что медиана общей выживаемости у большинства пациентов составляет около 10 месяцев (диапазон 6–12 месяцев). Статистика указывает на очевидные ограничения текущих методов лечения в улучшении прогноза пациентов и острую необходимость в изучении более эффективных терапевтических стратегий для преодоления существующих трудностей в клинической практике.
Вопрос 2: Какова эффективность монотерапии CAR-T против BCMA по сравнению со стратегией комбинации трансплантации с CAR-T против BCMA у пациентов с ПБМ? Какие факторы обычно учитываются при разработке комплексной стратегии лечения?
Профессор ЛИ Су: Говоря о применении терапии CAR-T при плазмобластной миеломе и прогрессе в её исследованиях, необходимо основываться на биологических характеристиках заболевания и потребностях клинической практики. Наши предыдущие исследования показали, что при прогрессировании миеломы до рефрактерной/рецидивирующей стадии, особенно с экстрамедуллярной инфильтрацией, уровень экспрессии BCMA значительно повышается, что подтверждает обоснованность применения CAR-T терапии, нацеленной на BCMA. Исследования моно- и мультитаргетных стратегий показали, что при таргетной терапии с одной мишенью существовала большая вероятность возникновения ранних экстрамедуллярных рецидивов. Комбинированные схемы, нацеленные одновременно на BCMA и CD19 или на BCMA и GPRC5D, по сравнению с монотерапией против BCMA, значительно повышают частоту достижения МОБ-негативного статуса, глубокой ремиссии и увеличения продолжительности ответа.
В клинической практике отбор схемы терапии CAR-T требует комплексной оценки множества факторов. Во-первых, необходимо определить профиль экспрессии целевых антигенов (таких как BCMA, GPRC5D) на опухолевых клетках пациента с помощью иммуногистохимии, проточной цитометрии костного мозга и других патологических исследований. Если экспрессируется только антиген BCMA, можно предпочесть двухцелевые CAR-T (CD19/BCMA). Если BCMA и GPRC5D вместе экспрессируются, рекомендуется схема с двумя мишенями (BCMA/GPRC5D). Для пациентов с экстрамедуллярной инфильтрацией двухтаргетная стратегия более предпочтительна, тогда как для пациентов только с внутрикостным поражением монотерапия также демонстрирует хорошую эффективность согласно существующим данным.
Кроме того, ключевым фактором является то, получал ли пациент ранее терапию CAR-T. С распространением CAR-T у некоторых пациентов может наблюдаться рецидив после первого курса. В этом случае следует принимать к учёту потерю экспрессии целевого антигена опухолевых клеток или остаточную иммуногенность предыдущих CAR-T в организме, что может снизить эффективность CAR-T с одинаковой структурой или привести к неэффективности лечения терапии. Таким образом, для пациентов с рецидивом следует выбирать продукт CAR-T, отличающийся по структуре от CAR-T раннего лечения во избежание иммуногенности. Клиническая практика подтвердила, что такая стратегия позволяет пациентам с ранним рецидивом или после неэффективной амплификации клеток достичь значительного эффекта при втором лечении, что полностью подтверждает клиническую ценность выбора структурной гетерогенности.
Вопрос 3: С какими вызовами сталкиваются врачи-клиницисты в расширении применения CAR-T клеточной терапии при миеломе? Как следует постепенно преодолевать эти вызовы, чтобы данная терапия могла принести пользу большему числу пациентов?
Профессор ЛИ Су: Поскольку плазмобластная миелома является редким заболеванием с низкой частотой возникновения, в международных исследованиях опубликовано не так много клинических случаев. В настоящее время в применении терапии CAR-T врачи-клиницисты сталкиваются с несколькими проблемами. Главная проблема — это доступность, поскольку высокая стоимость терапии CAR-T и необходимость самостоятельной оплаты большинством пациентов ограничивают её широкое применение. Если в будущем удастся снизить стоимость лечения за счёт оптимизации технологий или моделей оплаты, терапия сможет принести пользу большему количеству пациентов на ранних линиях терапии, а не только на терминальной стадии. В данном исследовании большинство пациентов получает лечение лишь на поздних стадиях заболевания, и чем позже применяется терапия, тем меньше может быть её эффективность.
Во-вторых, время лечения также сильно влияет на эффективность. Чем больше линий терапии прошёл пациент, тем хуже, как правило, его иммунная функция, а забираемые T-клетки могут стареть и их функции ухудшаются, что может повлиять на качество изготовления CAR-T-клеток и их способность к экспансии in vivo, и тем самым снизить эффективность. Ранний забор T-клеток, когда их состояние лучше, может повысить эффективность CAR-T.
В-третьих, структура CAR-T также является ключевым фактором. Клиническая практика показывает, что эффективность одного и того же продукта CAR-T может отличаться у разных пациентов. Помимо функции T-клеток, это может быть связано с аффинностью между CAR-T-клетками и антигенами на поверхности опухолевых клеток. Поэтому постоянная оптимизация структуры CAR, усиление её способности распознавать и связываться с мишенями на опухоли, является одним из основных направлений текущих научных исследований.
Наконец, также исследуется комбинированная CAR-T клеточная терапия, включая сочетание с аутологичной трансплантацией гемопоэтических стволовых клеток, поддерживающей терапией иммуномодуляторами или анти-PD-1 моноклональными антителами. Эти стратегии позволяют увеличить продолжительность ремиссии ответа и выживаемость пациентов; соответствующие исследования в настоящее время проводятся.


1 июня 2025 года в авторитетном международном журнале The Lancet (импакт-фактор: 168.9) были официально опубликованы положительные результаты первого в мире рандомизированного контролируемого исследования CLDN18.2 CAR-T-терапии для лечения рака желудка, разработанного под руководством команды профессора ШЭНЬ Линь. Исследование под названием «Claudin-18 isoform 2-specific CAR T-cell therapy (satri-cel) versus treatment of physician’s choice for previously treated advanced gastric or gastro-oesophageal junction cancer (CT041-ST-01): a randomised, open-label, phase 2 trial» было одновременно представлено в виде устного доклада первым автором, профессором ЦИ Чансун, на ежегодной конференции Американского общества клинической онкологии (ASCO) в 2025 году, что вызвало широкий резонанс.

3 июня результаты исследования также оказались в заголовках официального сайта журнала Nature.
Исследование CT041-ST-01 (NCT04581473) является первым в мире рандомизированным контролируемым клиническим испытанием CAR-T-терапии для лечения солидных опухолей. Его цель — оценить эффективность и безопасность CAR-T-клеточной терапии, специфичной к Claudin18.2 — Satricabtagene autoleucel (satri-cel)/ Сатрикабтаген аутолейцел, по сравнению с терапией по выбору исследователя (TPC) у пациентов с распространенным раком желудка или гастроэзофагеального перехода (G/GEJC), у которых предыдущее лечение оказалось неэффективным.
Контекст исследования
Белок CLDN18.2 демонстрирует сверхэкспрессию при различных злокачественных опухолях желудочно-кишечного тракта, особенно при G/GEJC (раке желудка и гастроэзофагеального перехода), что делает его эффективной мишенью для терапии. Аутологичная CAR-T-клеточная терапия Сатрикабтаген аутолейцел (satri-cel), нацеленная на CLDN18.2, показала обнадеживающие результаты в ходе клинических испытаний I фазы у пациентов с распространенным G/GEJC, у которых предыдущее лечение оказалось неэффективным. В июне 2024 года команда профессора ШЭНЬ Линь опубликовала прорывные исследования в журнале Nature Medicine (Qi, C. et al. Nat. Med. 2024. doi: 10.1038/s41591-024-03037-z), что заложило важную основу для дальнейшего изучения CAR-T-терапии при солидных опухолях. На основании этих результатов профессор ШЭНЬ Линь и её коллеги возглавили подтверждающее исследование II фазы с применением Сатрикабтагена аутолейцела (satri-cel) у пациентов с распространенным G/GEJC и экспрессией CLDN18.2, у которых не удалось достичь эффекта как минимум после двух линий терапии.
Дизайн исследования
Настоящее исследование II фазы представляет собой многоцентровое открытое рандомизированное клиническое испытание, проведенное в Китае. Оно направлено на сопоставление эффективности и безопасности Сатрикабтагеан аутолейцела с существующими стандартными методами лечения у пациентов с распространенным G/GEJC и экспрессией CLDN18.2 (≥40% опухолевых клеток с интенсивностью окрашивания мембраны ≥2+), у которых предыдущие как минимум две линии терапии оказались неэффективными. Участники, соответствующие критериям отбора, были рандомизированы в соотношении 2:1 в группу satri-cel (введение препарата в дозе 250×10⁶ клеток за одну инфузию, максимум 3 инфузии) или в группу терапии по выбору исследователя (TPC), включающую паклитаксел, доцетаксел, иринотекан, ниволумаб или апатиниб. Участники группы TPC при прогрессировании заболевания или непереносимости терапии могли получить последующее лечение CT041 по решению исследователя. Первичной конечной точкой была выживаемость без прогрессирования (PFS) по оценке независимого комитета (IRC), а ключевой вторичной конечной точкой — общая выживаемость (OS).
Результаты исследования
По состоянию на 18 октября 2024 года в исследование было рандомизировано 156 участников (популяция ITT), включая 104 пациента в группе satri-cel и 52 — в группе TPC. Из них 88 (84,6%) и 48 (92,3%) пациентов соответственно получили исследуемый препарат (скорректированная популяция mITT). В группе TPC 20 пациентов впоследствии получили инфузию CT041. Все участники ранее получали как минимум две линии терапии, при этом 26,9% в группе satri-cel и 19,2% в группе TPC — три и более линий. Метастазы в брюшной полости наблюдались у 69,2% и 59,6% пациентов соответственно.
В популяции ITT: по данным IRC, satri-cel значительно увеличил медиану PFS по сравнению с контрольной группой (3,25 месяца против 1,77 месяца; HR 0,37, 95% ДИ: 0,24–0,56; p<0,0001), таким образом достигнута первичная конечная точка. Также наблюдалась выраженная тенденция к увеличению OS (медиана 7,92 месяца против 5,49 месяца; HR 0,69, 95% ДИ: 0,46–1,05; одностороннее p=0,0416). Несмотря на то, что 15,4% (16 пациентов) в группе satri-cel не получили инфузию клеток, а почти 40% (20 пациентов) в группе TPC впоследствии получили satri-cel, риск смерти в группе CT041 снизился более чем на 30%.
В mITT-популяции (фактически получавшие лечение): в группе satri-cel и группе TPC медиана PFS по оценке IRC составила 4,37 месяца против 1,84 месяца (HR 0,30; 95% ДИ: 0,19-0,47); медиана OS(mOS)— 8,61 месяца против 5,49 месяца (HR 0,60; 95% ДИ: 0,38-0,94). Таким образом, у пациентов, фактически получивших инфузию клеток, терапевтическая польза CT041 была еще более заметной.
Стоит отметить, что у 20 пациентов группы TPC, получивших инфузию satri-cel, медиана OS(mOS) достигла 9,20 месяцев. Среди всех пациентов, получивших satri-cel (n=108) в обеих группах, медиана OS составила 9,17 месяцев.
В аспекте безопасности: satri-cel продемонстрировал хороший профиль переносимости; зарегистрировано всего 4 случая синдрома высвобождения цитокинов (CRS) 3 степени; не наблюдалось случаев CRS 4-5 степени; не зафиксированы случаи синдрома нейротоксичности, ассоциированного с иммунными эффекторными клетками (ICANS).
Заключение исследования:
Данное исследование стало первым подтверждающим рандомизированным контролируемым испытанием в области CAR-T-терапии для лечения солидных опухолей в глобальном масштабе, имеющим знаковое значение. Результаты показали, что у пациентов с G/GEJC с положительной экспрессией CLDN18.2, у которых предыдущие как минимум две линии терапии оказались неэффективными, Сатрикабтагена аутолейцела (satri-cel) по сравнению со стандартной терапией значительно улучшает PFS, демонстрирует клиническую ценность в отношении OS и обладает контролируемым профилем безопасности. Эти результаты поддерживают примение Сатрикабтагена аутолейцела (satri-cel) в качестве новой стандартной терапии третьей линии для пациентов с распространенным CLDN18.2-положительным G/GEJC.
Профессор ЦИ Чансун во время интервью СМИ на конференции ASCO 2025, где выступил с устным докладом, отметил: «Эти результаты свидетельствуют, что CLDN18.2 CAR-T-терапия может привести к смене парадигмы в лечении распространенного рака желудка, предлагая практически беспрецедентный новый вариант клеточной терапии в области лечения солидных опухолей.»


Благодаря прорывным успехам в применении CAR-T клеточной терапии для лечения гематологических злокачественных новообразований, человечество увидело огромный потенциал иммунотерапии. По мере углубления изучения механизмов патогенеза и методов вмешательства, в центре внимания исследователей постепенно оказываются аутоиммунные заболевания. Поскольку B-клетки играют ключевую роль в развитии этих заболеваний, CAR-T терапия, благодаря своей способности точно и глубоко уничтожать аномальные B-клетки, становится новым выбором лечения аутоиммунных заболеваний. В этом выпуске мы пригласили докторов ЦЗИНЬ Цзинъюй и ЧЖАН Яцзин, чтобы вместе обсудить прогресс в исследованиях и клиническом применении CAR-T для лечения аутоиммунных заболеваний.
Лечение аутоиммунных заболеваний в наши дни
Как правило, иммунная система человека не атакует собственные клетки организма. Однако у пациентов с аутоиммунными заболеваниями иммунная система ошибочно распознает собственные клетки организма как мишень для атаки. Иммунные клетки постоянно атакуют суставы, кожу, железы, кровеносные сосуды и различные системы органов, вызывая обширные воспалительные реакции и повреждение тканей. К распространённым аутоиммунным заболеваниям относятся системная красная волчанка(СКВ), синдром Шёгрена, системная склеродермия, дерматомиозит, ревматоидный артрит и ANCA-ассоциированный васкулит (ААВ). Эти заболевания, как правило, поражают несколько систем организма, а в организме пациентов можно обнаружить различные типы аутоантител.
Этиология аутоиммунных заболеваний обычно довольно сложна и может быть связана с множеством факторов, включая генетическую предрасположенность, окружающую среду, инфекции и колебания уровня гормонов. После возникновения заболевания оно часто характеризуется длительным течением, рецидивами и трудно поддаётся излечению. Основная цель лечения таких заболеваний в клинике — максимально облегчить симптомы, снизить частоту рецидивов и поддержать качество жизни пациентов.
Современные методы лечения аутоиммунных заболеваний в основном включают глюкокортикоиды, иммунодепрессанты, биологические препараты и таргетные препараты малых молекул:
● Глюкокортикоиды обладают мощным противовоспалительным действием и являются основным выбором для большинства пациентов в острой фазе;
● Иммунодепрессанты, такие как циклофосфамид, метотрексат и лефлуномид, помогают контролировать иммунные нарушения и снижать частоту рецидивов;
● Биологические препараты, включая ингибиторы ФНО-α, антагонисты интерлейкина-6, в основном применяются при воспалительных заболеваниях, а антитела, нацеленные на В-клетки, эффективны при рефрактерных заболеваниях соединительной ткани, также позволяют сократить дозу гормонов и иммунодепрессантов.
● Малые молекулы, связанные с JAK (янус-киназами) представляют пероральную схему точного регулирования для некоторых воспалительных заболеваний.
По мере развития исследований лечение аутоиммунных заболеваний постепенно переходит от «иммуносупрессии широкого спектра» к «таргетному регулированию + индивидуальное лечение», что делает возможной долгосрочную цель управления заболеванием — «жить с болезнью, как и до болезни».
Механизм действия CAR-T терапии: От таргетного уничтожения к иммунной реконструкции
При некоторых аутоиммунных заболеваниях аномальные B-клетки часто считаются «главными виновниками» возникновения заболеваний. Они не только вырабатывают большое количество аутоантител, но и способны активировать T-клетки через презентацию антигенов и высвобождение провоспалительных цитокинов, вызывая распространённое воспаление тканей и повреждение органов. Таким образом, устранение аномальных B-клеток становится ключевой стратегией контроля таких заболеваний.
Механизм CAR-T терапии выглядит так: В T-лимфоциты, отобранные из организма пациента, встраивают новый ген in vitro. Таким образом у них появляется новый рецептор(CAR), позволяющий обнаруживать злокачественные клетки и уничтожать специфические клетки-мишени (например, B-клетки, экспрессирующие CD19 или BCMA). В конце концов модифицированные T-лимфоциты вводят пациенту, где CAR-T клетки начинают системный поиск и уничтожение аномально активированных B-клеток, тем самым устраняя причину заболевания. Если проводить аналогию, CAR-T можно сравнить с обычными солдатами, которых превратили в спецназовцев, оснащенных «радаром» для точечного устранения «вражеских клеток», вызывающих хроническое воспаление и повреждение тканей.
Традиционные методы, такие как анти-CD20 моноклональные антитела (например, ритуксимаб), могут временно подавлять активность B-клеток, но их действие ограничено: они не способны полностью устранить зрелые плазмобласты и долгоживущие плазматические клетки в тканях, что приводит к неполному уничтожению повреждённых клеток и рецидивам. В отличие от них, CAR-T технология, нацеленная на CD19 или BCMA, обладает более мрщной способностью проникать в ткани и охватывает более широкий спектр субпопуляций B-клеток, обеспечивая более полную иммунную элиминацию.
Что ещё важнее, после устранения очага CAR-T терапия способствует реконструкции иммунной системы. После полного удаления аномальных клеток в организме заново формируются наивные B-клетки с нормальным фенотипом, постепенно восстанавливая новый иммунный баланс. Этот процесс «очищения-восстановления» является ключевым преимуществом CAR-T терапии по сравнению с традиционной иммуносупрессией и делает ее потенциально куративным подходом для некоторых аутоиммунных заболеваний, причиной которых являются B-клетки.
Прогресс в разработке CAR-T терапии для аутоиммунных заболеваний
Научные коллективы по всему миру непрерывно работают над новыми методами, чтобы сделать CAR-T терапию доступной для большего числа пациентов. С 2011 года китайские исследовательские институты и команды запустили ряд проектов по разработке CAR-T и её раннему клиническому применению. Сегодня Китай достиг передового международного уровня в изучении механизмов лечения, технологиях производства и исследовании показаний, войдя в топ-страны клеточной терапии CAR-T. Китайские исследовательские команды добились значительных успехов не только в лечении гематологических злокачественных новообразований, но и стали пионерами в проведении множества зарегистрированных клинических исследований по аутоиммунным заболеваниям. В частности, результаты исследования универсальной CAR-T терапии для лечения полимиозита и системной склеродермии, опубликованные в авторитетном международном журнале Cell, были включены в список «10 главных научных прорывов 2024 года» по версии Science. Это не только подтвердило эффективность CAR-T терапии при аутоиммунных заболеваниях, но и заложило основу для расширения её спектра показаний.
В последние годы успешное применение CAR-T при системной красной волчанке открыло новую страницу в лечении аутоиммунных заболеваний. После этого исследования быстро распространились на другие B-клеточно-опосредованные аутоиммунные патологии, включая системную склеродермию , синдром Шёгрена, ANCA-ассоциированный васкулит, миастению гравис, аутоиммунный гепатит, мембранозную нефропатию и полимиозит. Общей чертой этих заболеваний является участие аномальных B-клеток или плазматических клеток, вырабатывающих антитела. В то же время заболевания, опосредованные T-клетками или не связанные с выработкой антител (например, диабет 1 типа, язвенный колит, анкилозирующий спондилит, псориаз), пока не входят в показания CAR-T терапии.
Наиболее распространёнными мишенями для CAR-T в клинических исследованиях аутоиммунных заболеваний в настоящее время являются CD19 и BCMA. CD19 экспрессируется на всех стадиях развития B-клеток, тогда как BCMA покрывает плазматические и долгоживущие плазматические клетки, что позволяет CAR-T осуществлять «полный цикл» воздействия - от истоков до конечных стадий развития аномальных клеток.
Помимо аутологичных CAR-T клеток, активно разрабатываются и другие виды продуктов, включая универсальные (аллогенные) CAR-T, CAR-NK и CAR-γδT. Аутологичные CAR-T забирают из собственных клеток пациента, что обеспечивает высокую совместимость и стабильную экспансию in vivo. Универсальные CAR-T клетки получают от здоровых доноров, что упрощает массовое производство и позволяет применять их «по требованию», особенно у пациентов, у которых невозможно извлечь собственные клетки. CAR-NK основаны на естественных киллерных клетках и отличаются хорошей безопасностью, независимость от MHC. По многолетнему клиническому опыту нашей команды, на нынешнем этапе аутологичные CAR-T демонстрируют более стабильную эффективность лечения.
Как пациентам с аутоиммунными заболеваниями выбрать CAR-T терапию: научный отбор и индивидуальная оценка как обязательные условия
Несмотря на обнадеживающий потенциал CAR-T клеточной терапии, не все пациенты с аутоиммунными заболеваниями подходят для этого вида лечения. Комплексная оценка, точное соответствие, стандартизированная терапия и реалистичные ожидания являются обязательными условиями для обеспечения безопасности и эффективности.
Во-первых, необходимо чётко определить, основан ли механизм заболевания преимущественно на аномальной активации B-клеток или плазматических клеток, а также провести комплексную оценку индивидуальных особенностей пациента на пригодность к CAR-T терапии. Во-вторых, обеспечить возможность забора клеток из организма пациента с учётом его состояния здоровья. Перед CAR-T терапией обычно требуется «лимфодеплеции», что предъявляет высокие требования к иммунной функции и общему состоянию пациента. Если качество аутологичных клеток недостаточно хорошее, можно рассмотреть аллогенную CAR-T в качестве альтернативы. Кроме того, оценка эффективности требует реалистичных временных ожиданий: CAR-T не даёт мгновенного эффекта, процесс «очищения-восстановления-ремиссии» обычно занимает 3-6 месяцев для достижения стабильного состояния. Некоторые показатели, такие как сероконверсия антител, восстановление комплемента и регенерация B-клеток, требуют постоянного динамического наблюдения. Наконец, после завершения лечения не следует поспешно отказаться от препаратов. Корректировка доз гормонов или иммуносупрессоров должна проводиться постепенно, в соответствии с динамикой восстановления, чтобы избежать риска рецидива при резкой отмене.
По мере углубления исследований и постоянного совершенствования технологий, CAR-T терапия постепенно расширяет сферу применения, предлагая новую надежду пациентам с рефрактерными и рецидивирующими аутоиммунными заболеваниями. С проведением более масштабных передовых клинических исследований, разработкой более точных мишеней и внедрением более доступных технологических платформ, CAR-T имеет все шансы стать доступным и экономически приемлемым вариантом лечения для растущего числа пациентов, открывая новую эру в лечении аутоиммунных заболеваний.


В журнале Nature Medicine опубликовано исследование, выполненное совместными усилиями Пекинской больницы GoBroad медицинской группы GoBroad, Национальной ключевой лаборатории экспериментальной гематологии, Клинического медицинского исследовательского центра по болезням системы крови, Гематологической больницы Китайской академии медицинских наук (Института гематологии Китайской академии медицинских наук) под названием «Allogeneic CD5-specific CAR-T therapy for relapsed/refractory T-ALL: a phase 1 trial (Аллогенная CD5 CAR-T-терапия рецидивирующего/рефрактерного Т-лимфобластного лейкоза: клиническое исследование I фазы)», в котором приняли участие ПАНЬ Цзин и ФЭН Сяомин в качестве соавторов-корреспондентов.
Полный отчет о данных клинического испытания I фазы донорской CD5 CAR-T-терапии для T-ALL
Из-за отсутствия эффективной спасительной терапии пациенты с рецидивирующим/рефрактерным острым Т-лимфоцитозом (R/R T-ALL) имеют плохой прогноз. В последние годы терапия Т-клетками с химерным антигенным рецептором CD7 CAR-T показала свою эффективность у пациентов с r/r T-ALL, однако рецидивы после потери CD7 встречаются часто.
Исследование оценивало безопасность, эффективность и фармакокинетику CD5 CAR-T-терапии для R/R T-ALL. В исследование были включены 19 пациентов с R/R T-ALL, большинство из которых ранее получали терапию CD7 CAR-T-клетками. CAR-T-клетки были получены от доноров гемопоэтических стволовых клеток. Первичными конечными точками исследования были ограничивающая дозу токсичность в течение 21 дня и нежелательные явления в течение 30 дней, а вторичными конечными точками - ответ, фармакокинетика и серьезные нежелательные явления после 30 дней.
Исследование показало:
- С точки зрения безопасности: данная терапия показала хорошую безопасность, не было наблюдено дозолимитирующей токсичности, а нежелательные события в основном были контролируемой гемато-токсичностью.
- С точки зрения эффективности: терапия показала хорошую эффективность: все пациенты достигли полной ремиссии или полной ремиссии, сопровождавшейся неполным восстановлением показателей крови на 30-й день.
- С точки зрения фармакокинетики: CD5 CAR-T клетки продолжают существовать в организме и уничтожают CD5+T клетки, однако количество CD5¯T клеток увеличивается, но все еще ниже нормального уровня.
- С точки зрения риска инфекций: серьезные инфекции возникали в основном у пациентов, которым не проводилась последующая трансплантация гемопоэтических стволовых клеток через 30 дней после инфузии, и были связаны с лимфопенией, вызванной предшествующей терапией CD7 CAR-T, совместным существованием клеток CD7 CAR-T после инфузии CD5 CAR-T или истощением целевых T/B/NK-клеток.
Кроме того, в ходе исследования были изучены:
- Влияние совместного существования CD7 CAR-T-клеток и CD5 CAR-T-клеток.
- Увеличение CAR-T-клеток и биомаркеры.
- Динамика уменьшения T-клеток и B-клеток.
- Характеристики T-клеток, отредактированных по гену CD5 у пациентов.
Это исследование предложило идею терапии CD5 CAR-T-клетками. Исследование показывает, что терапия CD5 CAR-T-клетками может быть многообещающим вариантом лечения пациентов с R/R T-ALL и предоставляет направление для дальнейшей оптимизации стратегии лечения, но требует дополнительных исследований, особенно по снижению риска тяжелых инфекций.
Перед клиническими трудностями продолжать углубленное изучение более оптимальных мишеней для лечения R/R T-ALL
Учитывая прорывы в терапии CAR-T-клетками опухолей линии В, все больше исследований направлено на разработку новых CAR-T терапий для T-ALL, и команда также фокусируется на лечении опухолей линии Т с помощью CAR-T-клеток, чтобы изучить более оптимальные терапевтические стратегии для CAR-T в опухолях линии Т.
Донорская CD7 CAR-T терапия для лечения R/R T-ALL
В июле 2021 года команда директора Пань Цзина из Больницы "Beijing GoBroad Boren", команда профессора Фэн Сяомина из гематологической больницы Китайской академии медицинских наук (Институт гематологии Китайской академии медицинских наук), команда профессора Чжан Хуншэна из медицинского колледжа Университета Тунцзи и др. совместно завершили исследование "Donor-Derived CD7 Chimeric Antigen Receptor T Cells for T-Cell Acute Lymphoblastic Leukemia:First-in-Human, Phase I Trial(Химерные антигенные рецепторные Т-клетки CD7 донорского происхождения для лечения Т-клеточного острого лимфобластного лейкоза: первое испытание на людях, фаза I)", которое было опубликовано онлайн в журнале "Journal of Clinical Oncology" (IF=45). Это исследование не только подтвердило раннюю эффективность терапии CD7 CAR-T клетками, полученными от донора, у пациентов с R/R T-ALL, но также продемонстрировало прорывную и новаторскую ценность исследования в данной области.
В 2023 году были опубликованы результаты 2-летнего наблюдения, касающиеся долгосрочной безопасности и продолжительности эффективности лечения "Long-term follow-up of donor-derived CD7 CAR T-cell therapy in patients with T-cell acute lymphoblastic leukemia(Долгосрочное наблюдение за терапией донорскими CD7 CAR Т-клетками у пациентов с Т-клеточным острым лимфобластным лейкозом)" в журнале Journal of Hematology & Oncology(IF=23.168). Показатели выживаемости без прогрессирования (PFS) и общей выживаемости (OS) через 24 месяца после лечения составили 36,8% (95% CI,13.8%~59.8%) и 42,3% (95% CI,18.8%~65.8%) соответственно, а медианы PFS и OS - 11,0 (95% CI,6.7~12.5) месяцев и 18,3 (95% CI,12.5~20.8) месяца.
Аутологичное CD7 CAR-T лечение R/R T-ALL
Клинические исследования донорских CAR-T клеток, нацеленных на CD7, для лечения Т-лимфобластоидного лейкоза/лимфомы (T-ALL/LBL) подтвердили высокую частоту ремиссии при использовании CD7 CAR-T в r/r T-ALL/LBL. Тем не менее, команда также отметила, что возникшие проблемы, такие как реакция трансплантата против хозяина (GVHD) и инфекции, становятся неотложными задачами для решения. На основании этого команда начала постепенно оптимизировать стратегию CAR-T лечения, подбирая более подходящие CAR-T для пациентов с опухолями разных Т-линий.
Для многих пациентов с T-ALL, которые ранее не получали множество линий лечения, в их организме все еще можно было собрать достаточное количество нормальных, здоровых лимфоцитов, и команда начала работать над лечением аутологичным CD7 CAR-T для этой категории пациентов. Последнее исследование "Autologous CD7 CAR T cells generated without T-cell pre-selection in pediatric patients with relapsed/refractory T-ALL: a phase I trial(Аутологичные CD7 CAR Т-клетки, созданные без предварительного отбора Т-клеток, у педиатрических пациентов с рецидивирующими/рефрактерными T-ALL: исследование I фазы)", опубликованное в журнале Molecular Therapy (IF:12.4), предварительно изучает и раскрывает получение аутологичных CD7 CAR-T-клеток без Т-клеточной сортировки, а также их эффективность и безопасность в лечении r/r Т-ALL. Результаты исследования показали, что эффективность и безопасность соответствовали ожиданию.
Донорская CD5 CAR-T терапия для лечения R/R T-ALL
По мере продвижения клинических испытаний CD7 CAR-T для лечения R/R T-ALL/ и T-LBL стоит задуматься о том, как реагировать на рецидив пациентов. Согласно предыдущим исследованиям, предполагающим, что пациенты после терапии CD7 CAR-T часто рецидивируют в CD7-отрицательной форме, последующая спасительная терапия является предметом постоянного внимания и сложной клинической проблемой, требующей решения. Команда исследовала вторую мишень, CD5 CAR-T, для CAR-T терапии опухолей Т-клеток и провела предварительную проверку эффективности и безопасности, обеспечив дополнительную терапию для пациентов, у которых не было успешного результата лечения CD7 CAR-T илиотсутствовало выражение CD7. Это исследование получило признание в академических кругах и было опубликовано в журнале Nature Medicine. На 28-й ежегодной конференции Европейской гематологической ассоциации (EHA) в 2023 году, результаты исследования команды ПАНЬ Цзина были выбраны для устного доклада.
Слаженное сотрудничество нескольких команд обеспечило успешное проведение клинического исследования
В отличие от CAR-T B-линии, разработка и применение CAR-T T-линии является более сложной задачей, поскольку при ее использовании у пациентов создаются "искусственные иммунодефициты", так что смогут ли такая терапия в конечном итоге стать лекарством? Приносит ли она пользу пациентам? Над этими вопросами команда давно размышляет, и она также твердо убеждена, что исследования в этой области могут принести значительную пользу пациентам. С этой целью директор Пань Цзин и ее команда провели ряд исследований, включая поиск мишеней, изучение рецидивов и связанных с ними механизмов и т.д., чтобы найти лучшее решение для лечения гематологической онкологии с помощью CAR-T T-линии, которое обеспечит баланс между безопасностью и эффективностью.
В исследовании приняли участие ученые из Пекинской больницы GoBroad, Больницы "Beijing GoBroad Boren", Государственной ключевой лаборатории экспериментальной гематологии, Национального клинического медицинского исследовательского центра гематологических заболеваний, Гематологической больницы Китайской академии медицинских наук (Института гематологии Китайской академии медицинских наук), Хайхэской лаборатории клеточной экологии, Компании "IASO Biotherapeutics", Онкологического центра имени М.Д. Андерсона Техасского университета, Фуцзяньской больницы Сехэ и других. Именно преданность и настойчивость команды в удовлетворении потребностей пациентов в лечении, а также доверие пациентов привели к постоянным прорывам и инновациям.
В будущем команда продолжит тесное сотрудничество с экспертами и учеными из различных областей, чтобы лучше использовать инновационный метод лечения CAR-T для помощи большему числу пациентов с опухолями Т-клеток.











