罕见病理转化+脑膜转移,晚期肺癌患者重获治疗转机
2025-11-20方先生,中国人,肺癌合并脑膜转移
62岁的方先生(化名)踏上抗癌征程已经五年。这期间,他的抗癌历程并非一帆风顺,而是充满了各种变数,从确诊时的状况,到后续多次治疗出现转折,都见证着他与病魔抗争的不易。
病情进展与病例转化:挑战接踵而来
2020年9月,方先生被确诊为肺腺癌且伴有EGFR 21外显子L858R突变。
面对这突如其来的噩耗,方先生迅速接受了治疗,化疗联合靶向治疗并辅以放疗。然而好景不长,2021年,方先生的病情出现了戏剧性的进展。二次活检结果如同晴天霹雳,他的病理类型发生了罕见的转化,从肺腺癌转变为小细胞肺癌伴神经内分泌癌。这种跨病理类型的转化在肺癌中极为罕见,仅占3%-5%[1]。
接下来的每一次治疗中,都伴随着新的挑战和副作用。在治疗期间,方先生出现了少见的免疫导致的III-IV级剥脱性皮炎,皮肤大片脱落,瘙痒难耐;心肌酶也明显升高,心脏承受着巨大的压力。同时,他还多次出现骨髓抑制,白细胞、血小板等指标急剧下降,治疗不得不暂停进行紧急处理。但他都凭借着惊人的毅力,一次次挺过了难关,尽管ECOG评分显示体力状态较差,他始终保持着继续治疗的决心和勇气。
脑膜转移与鞘内注射:绝境中的曙光
从最初的肺门及纵隔淋巴结转移,到后来的骨转移、脑转移(左颞叶/顶叶),再到肝转移,每一次转移都如同一次沉重的打击,迫使治疗方案不断“推倒重来”。每一次治疗方案的调整,都是对医患双方智慧和勇气的考验。
2025年3月,方先生的病情再次恶化,出现了肺癌脑膜转移,他陷入了意识模糊、全身瘫痪的状态,生活质量急剧下降。
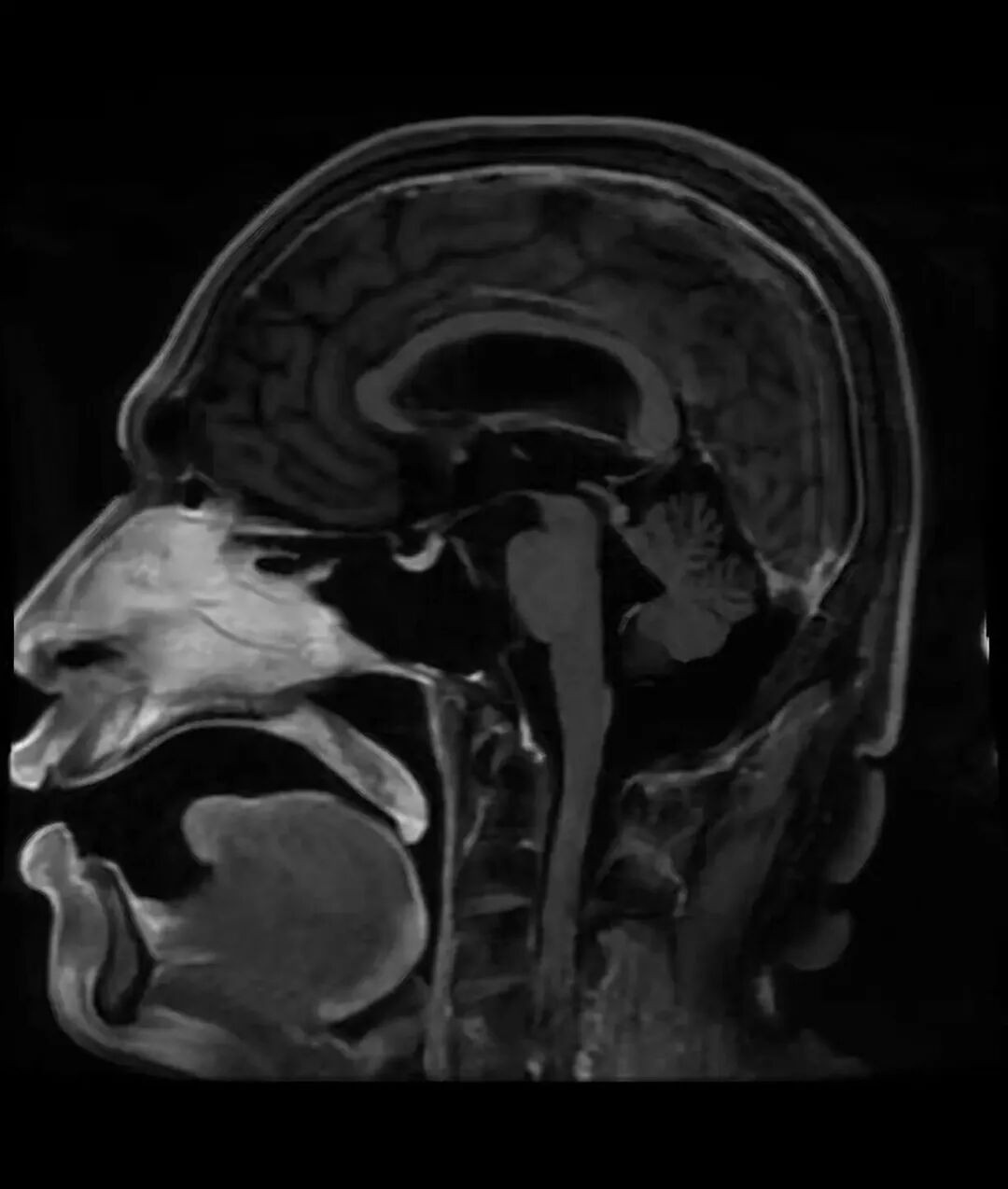
图:肺癌病例转变合并软脑膜转移
面对这样的绝境,高博医疗集团上海高博肿瘤医院的胸部肿瘤科李爽主任团队决定采用鞘内注射的治疗方法,即将药物直接注入脑脊髓液中,以控制颅内病灶。李爽主任向家属耐心解释:“肺癌如果出现软脑膜转移,颅内情况将是首要解决的主要矛盾。如果不及时控制,患者可能会出现癫痫、意识障碍,生存时间也会明显缩短。”在向家属详细解释了两种治疗方式——通过ommaya囊注射和传统腰穿注射的利弊后,考虑到手术风险和患者实际情况,家属选择了更为保守但同样有效的腰穿鞘内注射。
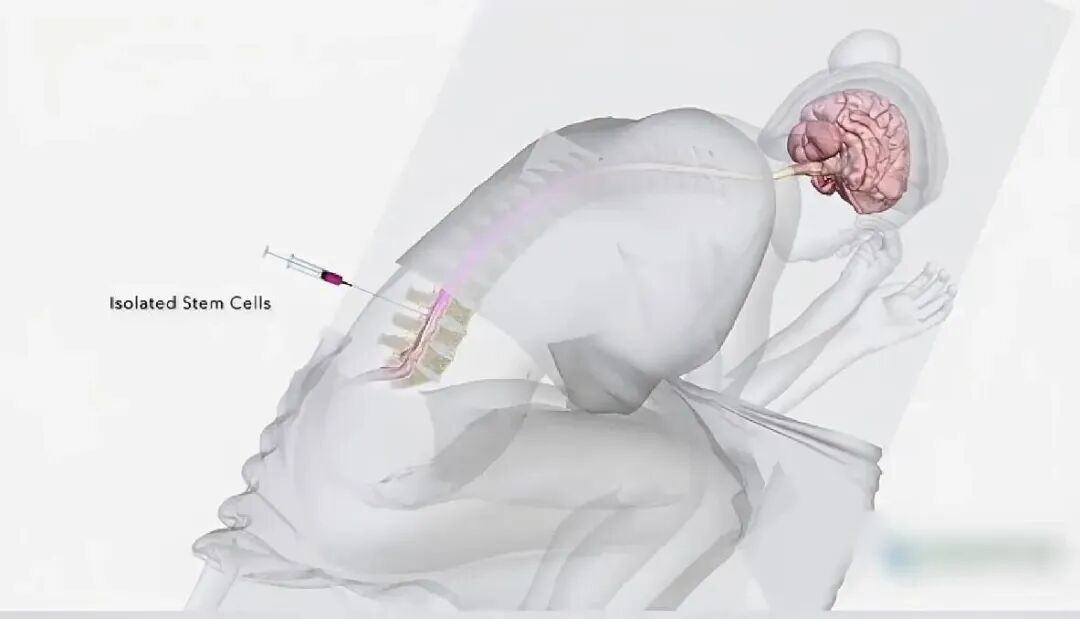
腰穿鞘内注射
图片来源:https://www.youtube.com/watch?v=tdLUcj8GcxY
治疗初期并不顺利,前两次鞘内注射时,由于方先生意识不清,无法配合体位要求,每次治疗都需要近一个小时,是正常时间的数倍。但医护团队没有放弃,他们耐心调整,温柔鼓励,每一次细微的进步都凝聚着团队的心血与希望。
令人惊喜的是,第一次鞘内注射后不久,他的意识就逐渐清醒起来。第三次治疗时,他已经能够主动询问治疗方案和副反应,甚至可以在搀扶下走路,生活逐渐恢复自理。
图:患者向医生询问治疗方案
“第一次鞘注做完,没过几天,意识状态已经完全清晰了,就像换了一个人。”他的妻子回忆道,眼中闪烁着泪光,但更多的是对未来的期许。
爱与信任的力量:家庭与医疗团队的共同支撑
虽然脑膜转移的危险暂时解除,但治疗并未就此停止。李爽主任强调,软脑膜转移的问题解决后,还需要关注颅外的症状控制,进行全身的系统治疗。方先生继续在医院接受多学科团队的治疗。
他的妻子跟我们说:“这里的医生,像家人一样照顾我们。我们有期待,心里总有一种感觉,就是会慢慢好起来的。”同时,方先生的家庭也给予了他无尽的支持和鼓励,家人陪伴他度过了无数个不眠之夜,为他提供了精神上的慰藉和力量。
我们相信,在未来的日子里,随着医学的不断进步和新药的研发应用,方先生和其他晚期肺癌患者将会拥有更多的治疗选择和生存希望,创造更多的生命奇迹。
(本文诊疗过程、文字、照片均已经患者授权发布,相关医学数据已做脱敏处理)










